目次
脂質異常症(高脂血症)とは?
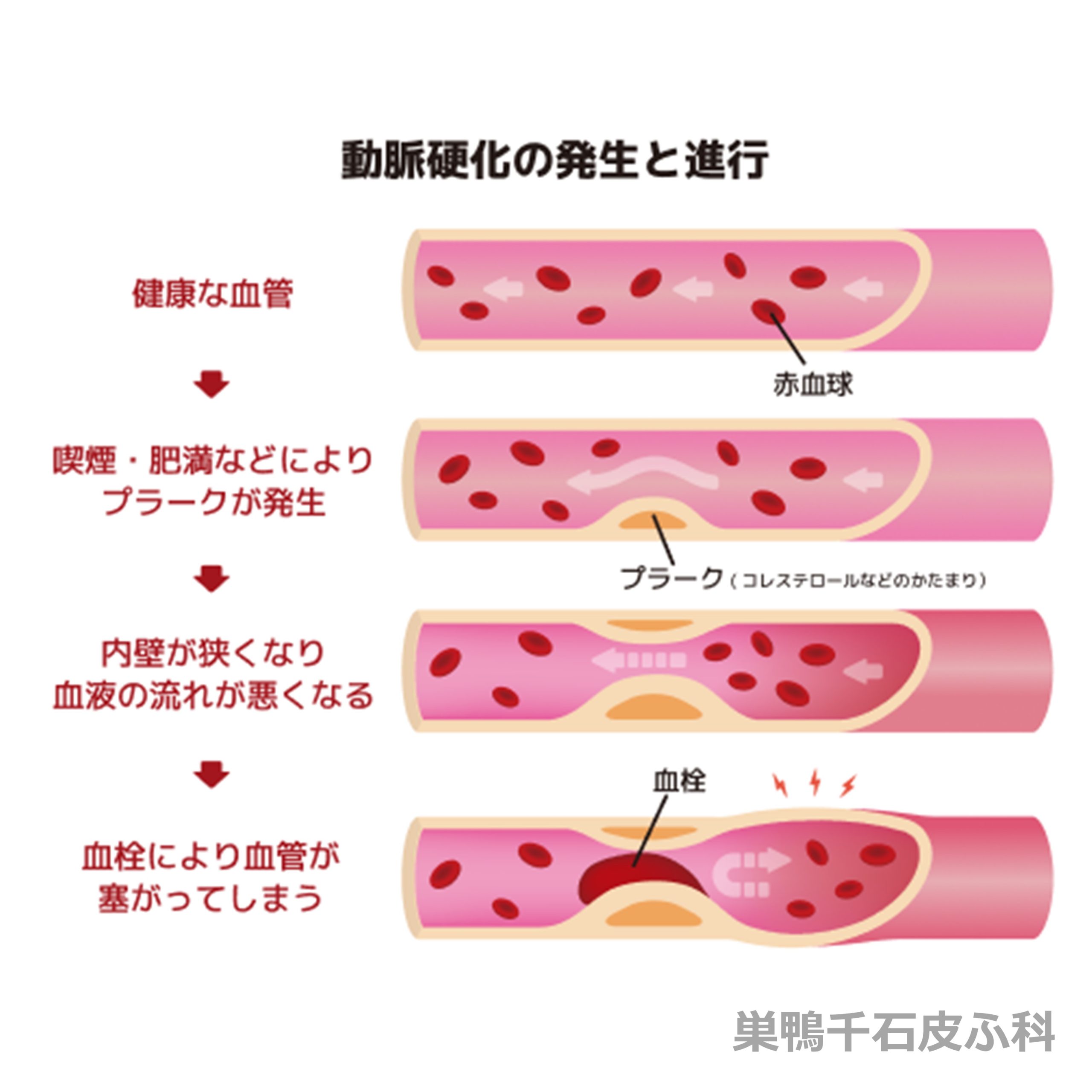
脂質異常症はコレステロール(LDLコレステロール、HDLコレステロール)や中性脂肪(トリグリセライド)など、血中の脂質が基準値から外れ、動脈硬化を進行させ脳卒中や心血管疾患のリスクを高める病気です。2007年4月に名称が「高脂血症」から「脂質異常症」に変更されました。
平成29年の厚生労働省の調査によると、日本国内での脂質異常症の患者数は220万5000人と報告されています。
患者数の内訳は女性156万5,000人男性63万9,000人で、女性は男性の2.4倍多くなっています。参考 1)
脂質異常症の原因

脂質異常症の代表的なリスク要因は以下のとおりです。
- 食事(飽和脂肪酸の過剰摂取)
- 肥満・運動不足
- 喫煙・飲酒
- 遺伝
飽和脂肪酸の過剰摂取
食の欧米化による高脂肪食の浸透は、脂質異常症の原因に大きく関与しています。とくに「飽和脂肪酸」の過剰摂取は、脂質異常症のリスク要因の代表です。飽和脂肪酸は、肉の脂身部分、鶏肉の皮部分、バター、ラードなどの油に多く含まれています。
反対にエゴマ油、植物油、マグロ、さば、さんまなどには、コレステロール値を下げてくれる不飽和脂肪酸が多く含まれており適度な摂取が推奨されています。

冷蔵庫に入れた魚は冷蔵庫に入れても固まりませんが、牛肉や豚肉の脂が白く固まってしまいます。この差は脂肪酸の違いにあります。
冷たい海でも元気に泳ぎ回ることができる魚(特に青魚)は、固まりにくいn-3系脂肪酸であるEPAやDHAを多く含んでいます。そのため魚を食べると血液がサラサラになることがわかっており、魚の油を原料に作られた治療薬もあるほどです。参考 2)
肥満・運動不足
肥満者は、脂質異常症を含めた高血圧症、糖尿病などの生活習慣病の発症リスクが高くなります。とくに内臓脂肪型は、中性脂肪やLDLコレステロールが多くなりやすく脂質異常症の発症リスクが高まるため注意が必要です。また、運動不足も脂質異常症のリスク要因としてあげられます。
日常的な運動不足は肥満の原因にもつながるほか、全身持久力の低さは動脈硬化やインスリンの感受性に影響を与えることが報告されています。参考 3)
喫煙・飲酒
喫煙は、コレステロールや中性脂肪のもととなる遊離脂肪酸を増加させてしまうため脂質異常症のリスク要因として考えられています。
また、過度なアルコール摂取も中性脂肪の増加につながり脂質異常症のリスク要因となります。アルコール摂取に関してはHDLコレステロール(善玉コレステロール)の増加という正の作用もありますが過度な摂取は禁物です。参考 4)
遺伝
脂質異常症のひとつである「家族性高コレステロール血症」は遺伝が原因です。
生まれつきLDLコレステロールが高く、若年層でも動脈硬化が進行することで脳卒中や心血管疾患のリスクが高くなります。
家族性高コレステロール血症についてくわしく知りたい方はこちら(該当リンク添付)をご参照ください。
脂質異常症の診断
脂質異常症の診断基準は以下のとおりです。検査には空腹時採血が用いられ、10~12時間の絶食後(水、お茶などの摂取は可能)の血液を検査します。
| LDL コレステロール (LDL-C) |
140mg/dL 以上 |
高LDL コレステロール 血症 |
|---|---|---|
| 120~ 139mg/dL |
境界域高LDL コレステロール 血症 |
|
| HDL コレステロール (HDL-C) |
40mg/dL 未満 |
低HDL コレステロール 血症 |
| トリグリセライド (TG) |
150mg/dL 以上 |
高トリグリセライド 血症 |
脂質異常症の治療
脂質異常症の治療には主に以下の3つが用いられます。
食事療法
食事療法の基本は日本食を中心とすることです。
野菜、果物、大豆製品、魚類、海藻類を積極的に摂取し、肉の脂身、乳製品などの摂取は控えること。食塩は1日6g未満。アルコール摂取は1日25g以下の調整することが推奨されています。
運動療法
脂質異常症の運動療法では、肥満の改善や全身持久力を向上させることで動脈硬化の予防・改善を目指します。
推奨される運動は有酸素運動。ウォーキング、スロージョギング、水泳、サイクリング、ステップ運動などが望ましいです。
運動量と頻度は、1日30分以上の運動をできる限り毎日。週180分以上を目安として行います。
運動強度は中等度強度(最大酸素摂取量の50%)。自覚的な感覚でややきついと感じる程度の運動強度が望ましく、心拍数は「138-(年齢÷2)」を目安とすることが望ましいです。
薬物療法
食事療法と運動療法を用いた生活習慣の改善でも思うような効果が得られなかった場合は薬物療法が検討されます。
脂質異常症の薬の特徴は大きく分けると以下の3つです。
- コレステロールを下げる薬
- 中性脂肪(トリグリセライド)を下げる薬
- 両方を下げる薬
コレステロールを下げる薬では「スタチン系製剤」「陰イオン交換樹脂(レジン)製剤」などが代表的です。中性脂肪(トリグリセライド)を下げる薬では「フィブラート系製剤」などが処方されることがあります。それぞれの薬の特徴や副作用については、高LDLコレステロール血症、低HDLコレステロール血症、高TG血症の各解説ページにてご確認ください。
シンバスタチンやアトルバスタチンなどの脂質治療薬を服用している場合はグレープフルーツやグレープフルーツジュースなどの摂取を控える必要があるため注意が必要です。参考 5)
脂質異常症治療薬一覧
| 分類 | 商品名 | 一般名 | 発売年月 |
|---|---|---|---|
| スタチン HMG-CoA 還元酵素 阻害薬 |
メバロチン | プラバスタチン | 1989.10 |
| リピトール | アトルバスタチン | 2000.5 | |
| リポバス | シンバスタチン | 2002.6 | |
| ローコール | フルバスタチン | 2003.6 | |
| リバロ | ピタバスタチン | 2003.9 | |
| クレストール | ロスバスタチン | 2005.4 | |
| 陰イオン 交換樹脂 (レジン) |
コレバイン | コレスチミド | 1999.7 |
| フィブラート 系薬剤 |
ベザトール | ベザフィブラート | 1991.4 |
| リピディル トライコア |
フェノフィブラート | 2011.12 | |
| パルモディア | ペマフィブラート | 2018.6 | |
| 小腸 コレステロール トランスポーター 阻害薬 |
ゼチーア | エゼチミブ | 2007.6 |
| ニコチン酸 系薬 |
ユベラN | ニコチン酸 トコフェロール |
1967.1 |
| 多価不飽和 脂肪酸 |
エパデール | イコサペント酸 エチル |
1990.6 |
| ロトリガ | オメガ-3 脂肪酸エチル |
2013.1 |
脂質異常症の予防や注意事項
脂質異常症の予防で大切なことは治療法と同じく食事と運動を中心とした生活習慣です。
欧米食のような高脂質な食事は極力控え、日本食を中心として低脂質、高タンパク質な食生活を心がけ、適度な運動を行い「適正体重」を維持しましょう。
ご自身の適正体重が分からない方は以下の計算式をご活用ください。
「適正体重=身長(m)×身長(m)×22」
脂質異常症の大規模臨床試験
日本における脂質異常症の大規模臨床試験は欧米と比較してそれほど多くはありません。
それでも、欧米文化の浸透とともに日本でもいくつか興味深い大規模臨床試験が行われているため、その結果をご紹介します。 参考 6)
スタチン製剤を用いた大規模臨床試験
J-LITでは日本全国から総コレステロール220mg/dl以上の52,421例の高コレステロール血症の患者に、シンバスタチン5mg/day(重症例は10 mg/day)を投与し6年間の追跡を実施。
6ヶ月後には、LDLコレステロールは26.0%低下、HDLコレステロールは2.3%上昇、中性脂肪(トリグリセライド)は14.7%低下し、これらは6年間維持されたという報告が示されています。
また、同試験において脳卒中や心筋梗塞などの主要血管イベントは、一次予防例ではLDL-コレステロール160 mg/dl以上で有意に増加し、中性脂肪300 mg/dl以上で有意に増加し、HDL-コレステロール 50 mg/dl以上で有意に減少し、40 mg/dl未満で有意に増加した。
また、二次予防例では、LDL-コレステロール140 mg/dl以上で有意に増加したという報告が示されています。
プラバスタチンによる心血管疾患の発症リスク抑制効果
国内の脂質異常症患者(総コレステロール値220~270mg/dl)7,832人を対象とした大規模臨床試験です。
内容は「食事療法単独群(D群)」と「食事療法+プラバスタチン投与群(D+P群)」を平均5年間の観察で心血管疾患の予防効果を比較したもの。一次エンドポイントとして冠動脈疾患の初発。二次エンドポイントとして脳梗塞、全心血管疾患などが設定されました。
結果は、総コレステロール値は5.3年の観察期間中にD群2.1%、D+P群で11.5%の低下が報告されています。
また一次評価の冠動脈疾患の初発はD群と比べてD+P群では33%と有意に低下しています。
二次評価においても、冠動脈疾患+脳梗塞はD群と比べてD+P軍では30%と有意に低下していることが報告されていることから、ブラバスタチンの冠動脈疾患の抑制効果が証明されています。
【参考サイト】
1) 平成29年(2017)患者調査の概況|厚生労働省
2) 脂質異常症(実践)|e-ヘルスネット(厚生労働省)
3) なぜ全身持久力が必要なのか -健康と全身持久力の関連性|e-ヘルスネット(厚生労働省)
4) アルコールと脂質異常症|e-ヘルスネット(厚生労働省)
5) 脂質異常症の治療|日本動脈硬化学会
6) 日本における脂質介入のエビデンス